cardiomiopatia
Sinonime
Boli musculare cardiace, cardiomiopatie (engleză)
introducere
cardiomiopatia Una dintre bolile mușchilor cardiaci nu este neapărat o subofertă a inimii cu sânge, defecte ale valvelor sau a Pericardită care stau la baza. În cardiomiopatia este în primul rând Muschiul cardiac deteriorat și, ca urmare, poate duce la o afectare funcțională a inimii. Restricția funcțională este de obicei rezultatul unei modificări structurale a inimii, în timpul cărora inima se mărește și, prin urmare, nu se poate contracta suficient pentru a asigura o ejecție suficientă.
De asemenea, inima se poate îngroșa, ceea ce înseamnă că nu se poate curge suficient sânge în camera inimii. Rezultatul uneia sau ambelor modificări structurale poate fi așa-numita insuficiență cardiacă, în care cantitatea de sânge pompat nu este suficientă pentru a furniza în mod adecvat organele. În special, suferiți de acest lucru creier iar plămânii.
OMS (Organizația Mondială a Sănătății) distinge 5 tipuri de cardiomiopatie. Hipertrofia cardiomiobatie obstructivă (HOCM) că cardiomiopatie restrictivă (RCM), cardiomiopatie dilatativă (DCM), ventriculul drept (ventricul drept) cardiomiopatia și cardiomiopatii pentru care cauza este raportată ca necunoscută sau neclasificată. Există și o diferență primar din secundar Cardiomiopatiile. Cardiomiopatiile primare sunt boli care au loc exclusiv în mușchiul cardiac, în timp ce cardiomiopatiile secundare pot fi rezultatul unei boli existente.
cardiomiopatie hipertrofică obstructivă este o boală a mușchiului cardiac în care mușchii ventriculului stâng se îngroașă (hipertrofie), în special partiția ventriculară (septul ventricular). Întrucât calea de ieșire a ventriculului stâng este de asemenea localizată aici, există o obstrucție la ieșire din cauza masei musculare crescute. Această tulburare de ieșire poate produce în cele din urmă simptome clinice.
În cardiomiopatie restrictivă țesutul muscular este rigidizat și astfel împiedică inima să se umple suficient de sânge în faza de relaxare. Funcția de pompare reală nu este perturbată aici. În acest caz, inima îi lipsește doar volumul necesar de sânge.
cardiomiopatie dilatativă este o boală a mușchiului cardiac în care stânga, dreapta sau ambele camere ale inimii se extind. Datorită expansiunii patologice a camerelor inimii, inima nu se poate contracta suficient de eficient pentru a permite sângelui să curgă în Circulația corpului a transporta.
cardiomiopatie ventriculară dreaptă se caracterizează printr-o descompunere a celulelor musculare din ventriculul drept. Acestea sunt înlocuite treptat de celule grase și / sau celule de țesut conjunctiv, ceea ce înseamnă că inima pierde celule musculare funcționale importante.
Cardiomiopatiile neclasificate includ boli ale mușchilor cardiaci care apar foarte rar și sunt greu de diferențiat de cele mai frecvente cardiomiopatii.
Frecvența cardiomiopatiei
Cea mai frecventă cardiomiopatie este cardiomiopatia dilatată. Are o prevalență, adică o apariție, de 40 de cazuri la 100.000 de locuitori.
Bărbații se îmbolnăvesc de două ori mai des decât femeile. Boala poate apărea la orice vârstă, dar vârful de vârstă este în principal între 20 și 50 de ani. Prevalența cardiomiopatiei obstructive hipertrofice este foarte mică, în jur de 0,2% din populație.
Cea mai rară formă de cardiomiopatie în lumea occidentală este forma restrictivă. Cu toate acestea, în țările tropicale, acesta poate reprezenta până la 25% din bolile musculare cardiace, care depinde în esență de numărul bolilor pericardice. Cardiomiopatia ventriculară dreaptă afectează mai ales bărbații tineri și are o prevalență de 1 în 10.000 de cazuri. De asemenea, reprezintă aproximativ 10-20% din moartea subită cardiacă și este concentrată geografic în Italia. Numărul de cardiomiopatii neclasificate este extrem de rar.
istorie
Cardiomiopatia a fost denumită relativ târziu. În secolul al XVIII-lea a fost inițial doar cronic miocardita cunoscut până în jurul anului 1900, când termenul de boală musculară primară a inimii a fost stabilit în medicină. În 1957 a apărut pentru prima dată termenul de cardiomiopatie. În anii 1980, cardiomiopatia a fost definită ca o boală cardiacă de cauză necunoscută, iar în final, în 1995, OMS a extins definiția la boli ale mușchilor cardiaci care duc la disfuncționalități ale inimii.
Simptomele cardiomiopatiei
Simptomele cardiomiopatiei pot fi derivate din afectarea funcțională a acestora. Principalele simptome includ lipsa respirației, semne de oboseală, pierderea pe termen scurt a cunoștinței, apă în interior plămân și Dureri în piept. Aici, simptomele individuale nu pot fi neapărat atribuite unei forme specifice de cardiomiopatie, deoarece mecanismele diferite duc adesea la un tablou clinic similar. Lipsa de respirație și stresul redus sunt principalele reclamații cu care un pacient își vizitează medicul.
Durerea toracică vine de exemplu cu cardiomiopatie hipertropica adesea pentru că organismul nu reușește să furnizeze masa cardiacă crescută cu oxigen suplimentar sub stres. Scurtarea respirației este cauzată de o întârziere de sânge în plămâni. inimă aici nu mai are puterea de a pompa sângele departe de plămâni, iar partea lichidă a sângelui poate trece în plămâni. Acest lucru împiedică în final transportarea oxigenului și poate duce și la apă în plămâni (Edem pulmonar).
Cauzele cardiomiopatiei
Cauzele diferitelor cardiomiopatii sunt diverse și pot fi atribuite diferitelor mecanisme de boală.
Acestea includ, de exemplu, cauze genetice, agenți patogeni bacterieni / virali și boli sistemice. Cel dilatat cardiomiopatia poate fi transformat în a primar și a secundar Împărțiți forma.
În forma primară, boala pornește direct de la mușchiul cardiac propriu-zis și reprezintă aproximativ 10% din toate cazurile de cardiomiopatie dilatată.
Forma secundară de cardiomiopatie dilatată poate fi împărțită în alte 3 cauze principale, fiecare reprezentând aproximativ 30% din formele secundare. Cauzele familiale se bazează pe un defect genetic, prin care informațiile genetice care asigură crearea unor proteine musculare cardiace importante sunt defecte. Acestea sunt deosebit de importante pentru dezvoltarea forței mușchiului cardiac. Procesele inflamatorii joacă, de asemenea, un rol important, deoarece bacteriile și / sau virusurile pot deteriora mușchiul cardiac aici. În plus, organismul își poate folosi și propriile proteine (anticorp) afectează mușchiul cardiac.
O așa-numită boală autoimună ar fi prezentă aici. Daunele toxice reprezintă, de asemenea, 30% din cauzele secundare. alcool pare să joace un rol de lider și s-a stabilit ca principală cauză, în special în țările industrializate.
Cardiomiopatia hipertrofică este o boală ereditară și cazuri de familie pozitive pot fi detectate în aproximativ 50% din cazuri. Între timp, se pot detecta 10 locații genice și peste 100 de locații diferite de mutație pentru cauza cardiomiopatiei, ceea ce poate duce la o cardiomiopatie hipertrofică. După cum am menționat mai sus, cardiomiopatia restrictivă apare mai mult în regiunile tropicale ale lumii și poate fi, de asemenea, împărțită în forme primare și secundare.
Forma primară determină o remodelare a țesutului conjunctiv al mușchilor inimii, ceea ce duce la rigidizarea inimii și nu mai funcționează corect. Aici se joacă endocardita lui Löffler (Pericardita cu lingură) joacă un rol foarte important. Începe cu o inflamație a inimii și se termină într-o inimă rigidă, afectată.
Forma secundară este cauzată în cea mai mare parte de așa-numitele boli de depozitare. Bolile de depozitare apar atunci când o substanță rămâne din ce în ce mai mult în organism sau nu poate fi descompusă. Aceste substanțe pot fi depozitate oriunde și astfel pot duce la afectarea funcțională a organului respectiv. Bolile de depozitare care duc în special la o cardiomiopatie restrictivă sunt amiloidoza, sarcoidul și diferite boli de depozitare a grăsimilor și zahărului.
Cardiomiopatia ventriculară dreaptă este o boală moștenită genetic și poate fi adesea confirmată în cazuri izolate din familie. Cardiomiopatiile neclasificate se bazează, de obicei, pe un defect genetic.
diagnostic
Diagnosticul de cardiomiopatie se face după examenele de rutină de cardiologie, iar în cazuri speciale sunt efectuate și teste genetice pentru a stabili diagnosticul final.
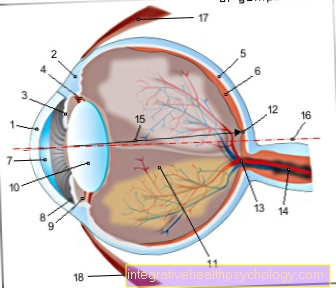
La examinările de rutină ale cardiologie include examenul fizic, adică electrocardiogramă (EKG), ecocardiograma, examenul cateterului cardiac, radiografia toracică și, în unele cazuri, biopsia mușchilor cardiaci.
Odată cu examenul fizic, cardiologul abordează diagnosticul căutând modificări tipice în corp legate de tulburările cardiace. Electrocardiograma permite medicului să verifice funcția electrică a inimii.
Aici cardiologul poate face o declarație despre funcționalitatea liniilor electrice și poate înregistra, de asemenea, tulburarea electrică tipică unei cardiomiopatii specifice. Între timp, ecocardiograma a devenit examenul standard în diagnosticul cardiologic. Aici medicul poate obține o imagine directă a inimii și, dacă este necesar, tulburarea.
Doctorul vede și el Ecocardiografia modul în care fluxul de sânge este în interiorul inimii. Fluxul de sânge în inimă spune multe despre cât de funcțional este mușchiul inimii. Biopsia miocardică este o procedură în care o bucată mică de țesut cardiac este îndepărtată pentru a face ulterior o declarație despre modificările patologice ale inimii la nivel celular. Această examinare merge adesea împreună cu alte domenii ale medicamentului, cum ar fi patologia.
Examenul cateterului cardiac este adesea folosit pentru a exclude că unul dintre vasele inimii este înfundat și, astfel, poate declanșa simptome tipice inimii.
Cum se realizează terapia cardiomiopatiei?

Terapia de cardiomiopatia depinde de tulburarea cauzată de cardiomiopatie.
În consecință, medicul trebuie să recunoască, desigur, dacă este vorba despre o primar sau unul secundar Cardiomiopatie. Cardiomiopatia dilatată se bazează pe faptul că camera inimii este mărită anormal și volumul de sânge nu poate fi pompat în mod adecvat.
Aici terapia vizează:
- A Scăderea volumului circulant
- Scăderea tensiunii arteriale și a
- Coborârea muncii inimii.
Deci, asta devine inimă protejat și poate pompa mai eficient. Prin extinderea inimii se poate și ea Aritmii cardiace vino, care trebuie de asemenea tratat.
Terapia folosește diluanți ai sângelui și medicamente care reglează ritmul cardiac. În cazuri grave, trebuie luat în considerare dacă a Terapia Pacemaker are sens. În cardiomiopatia hipertrofică obstructivă, inima luptă împotriva unui obstacol constant. Aceasta costă multă putere inimii, ceea ce poate duce la oboseală cardiacă.
Vino să micșorezi munca inimii beta blocant și Inhibitori de calciu folosit deoarece reduc puterea inimii și îmbunătățesc umplerea inimii. Dacă terapia medicamentoasă pentru cardiomiopatie este ineficientă, părțile inimii care reprezintă obstacolul pot fi ineficiente prin măsuri invazive sau eliminate ca parte a unei proceduri chirurgicale.
Terapia cardiomiopatiei restrictive se realizează, de asemenea, în funcție de simptomele date și poate fi tratată într-un mod similar cu cardiomiopatia dilatată sau cardiomiopatie hipertrofică obstructivă. Întrucât în multe cazuri există și inflamația mușchiului cardiac cu implicarea pericardului, acestea trebuie tratate și cu medicamente antiinflamatoare.
Cardiomiopatiile ventriculare neclasificate și drepte pot fi, de asemenea, tratate simptomatic.
Reabilitare / profilaxie
Reabilitarea cardiomiopatie are ca scop îmbunătățirea calității vieții și a speranței de viață. Acest lucru se realizează în special cu ajutorul medicamentelor și prevenirea (profilaxiei) altor boli. Bolile importante care trebuie prevenite sunt: Diabetul zaharat si tensiune arterială crescută. În plus, trebuie acordată atenție dietei, deoarece alimentația precară poate duce la bolile menționate mai sus și, astfel, agravează cardiomiopatia. Exercitarea regulată și controlată reduce riscul de a suferi de alte boli și promovează antrenamentul sistemului cardiovascular. În plus, asta ar trebui Fum trebuie evitat, deoarece s-a dovedit că fumatul este implicat în mare parte în dezvoltarea bolilor cardiovasculare. Aici se dezvoltă toxinele care atacă pereții vasculari și, în special, pot constrânge arterele coronare.
prognoză
În cardiomiopatia primară dilatată, cursul bolii poate fi stabil și mai mult sau mai puțin controlat, sau poate exista o deteriorare rapidă a funcției cardiace. De regulă, rata de supraviețuire de 5 ani cu terapie medicamentoasă adecvată este de 20%.
Moartea cardiacă bruscă este cauza decesului la 20-50% dintre pacienți. Pacienții cu cardiomioptie obstructivă hipertrofică suferă de obicei moarte subită cardiacă între 10 și 30 de ani.
Factorii prognostici clinici sunt folosiți aici pentru a prezice probabilitatea morții cardiace subite. Acestea sunt, de exemplu, cât de bine pompează inima și dacă anumite valori de laborator sunt ridicate. Prognosticul cardiomiopatiei dilatate depinde în esență de comorbiditățile care provoacă cardiomiopatia și, dacă este cazul, de cât de bine reacționează terapia antiinflamatoare la miocardită.