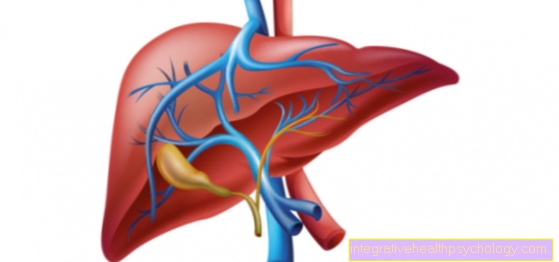
Hepatita D

Sinonime în sensul cel mai larg
Inflamație hepatică, inflamație parenchimatică hepatică, hepatită virală, hepatită autoimună, hepatită toxică
definiție
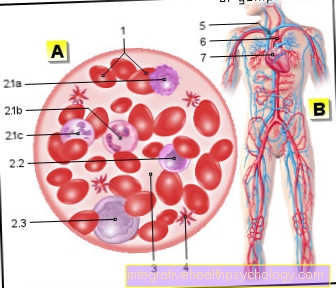
Hepatita D este o inflamație a ficatului cauzată de virusul hepatitei D (de asemenea: virusul hepatitei delta, HDV, fostul agent delta). Cu toate acestea, acest lucru este posibil numai dacă o infecție cu virusul hepatitei B a avut loc fie în același timp, fie înainte. 5% dintre pacienții care sunt permanent infectați cu hepatita B sunt co-infectați cu virusul hepatitei D.
Virusul hepatitei D
Virusul hepatitei D (HDV) este un tip de virus foarte rar. Este un virus incomplet („gol”), pe care îl aveți și voi virusoid se numește. Particularitatea este lipsa plicului de virus, care, totuși, este necesar să se conecteze pe celule străine și să introducă materialul genetic al virusului în celula gazdă. Prin urmare, HDV folosește virusul hepatitei B (HBV) ca ajutor. Astfel, virusul hepatitei D nu se poate multiplica decât în prezența virusului hepatitei B. Se leagă de proteinele din plicul HBV care AgHBs și folosește aceeași cale de infecție ca virusul hepatitei B.
Dacă HDV și-a injectat materialul genetic (ARN = acid ribonucleic) în celula gazdă, această celulă o construiește pe cea străină ARN în propriul său metabolism și produce acum proteinele virusului. Odată formate componentele individuale ale virusului, acestea se adună și noul virus părăsește celula, ceea ce este astfel distrus. Așa se înmulțește HDV, care nu are propriul său metabolism.
Există 3 genotipuri diferite de HDV, adică 3 tipuri diferite de ARN.
- Genotipul I se găsește în lumea occidentală, Taiwan și Liban.
- Genotipul II este frecvent în Asia de Est și
- Genotipul III în America de Sud.
În anumite zone ale lumii, cum ar fi regiunea mediteraneană, România, Orientul Mijlociu, Africa sau regiunea Amazon, apar uneori așa-numitele endemici ale hepatitei D. Endemia este acumularea constantă a unei boli într-o anumită regiune.Hepatita sporadică D poate fi găsită pe toate continentele, în special în grupurile de risc de hepatită B, adică dependenți de droguri (droguri intravenoase), turiști sexuali, heterosexuali și homosexuali cu schimbări frecvente Parteneri de sex, beneficiari ai rezervelor de sânge, pacienți dializați, personal medical etc.
Transmitere și simptome
Virusul hepatitei D este transmis mai ales parenteral (prin sânge și fluide corporale), sexual sau perinatal (când un copil este născut de o mamă infectată).
Perioada de incubație (perioada de la momentul infecției până la debutul bolii) este de 3-7 săptămâni pentru HDV.
Simptomele corespund celor ale hepatitei A:
În așa-numita etapă prodromală, care durează 2-7 zile, apar simptome asemănătoare gripei, cum ar fi creșterea temperaturii și oboselii, precum și greață, pierderea poftei de mâncare, sensibilitate în abdomenul superior drept și, eventual, diaree. Alte simptome sunt o erupție acută și dureri articulare, dar acestea nu apar întotdeauna.
În a doua etapă (4-8 săptămâni) virusul se instalează în ficat. Adulții au acum icter (Icter). Pe lângă decolorarea dermului alb în ochi, precum și întreaga suprafață a corpului, această manifestare a ficatului se manifestă într-o întunecare a urinei cu decolorarea simultană a scaunului. Ficatul este acum marit semnificativ și dureros. În aproximativ 10-20% din cazuri se poate găsi o mărire a umflarea splinei și a ganglionilor limfatici în acest stadiu.
Diagnostic
Pe de o parte, virusul hepatitei D poate fi transmis în același timp cu virusul hepatitei B (infecție simultană). Pe de altă parte, un pacient cu hepatită B existentă poate fi infectat cu virusul HD (superinfecție). În funcție de infecția existentă, sunt posibile diferite dovezi de laborator.
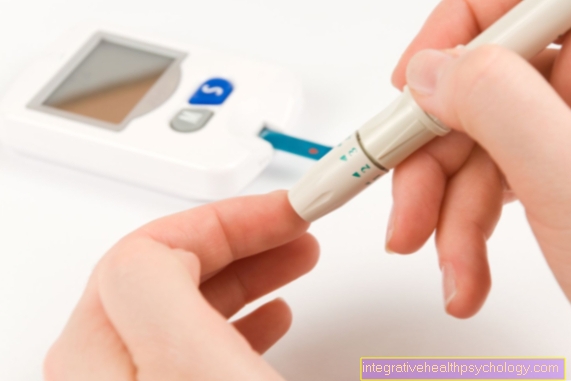
În orice caz, trebuie efectuat un test de sânge de laborator. Detectarea antigenului specific hepatitei D este adesea mai bună cu o superinfecție decât cu o infecție simultană.
În plus, antigenul este de obicei detectabil numai în prima și a doua săptămână de la infecția acută.
Dacă antigenul hepatitei D este deja negativ, anticorpul anti-HDV IgM poate fi detectat în stadiul acut tardiv al infecției. Dacă există o infecție permanentă (cronică), ea poate persista și (poate fi detectată permanent).
Anticorpul IgM este anticorpul care acționează mai puțin împotriva virusului și este primul care se formează atunci când apare o infecție.
IgG anti-HDV poate fi detectat ca un anticorp suplimentar în cursul ulterior. Anticorpii IgG sunt mai specifici împotriva virusului. În cazul unei infecții simultane, acesta poate fi detectat în sânge la aproximativ 4-6 luni de la debutul bolii. În cazul unei superinfecții, anticorpii anti-HDG IgG pot fi testați pozitiv în sânge la doar 4 săptămâni de la debutul bolii. Dacă testul pentru antigen sau anticorp este incert, dar există încă o suspiciune de infecție cu hepatita D, poate fi utilizată detectarea HDV-ARN prin PCR (reacția în lanț a polimerazei). ARN este materialul genetic al virusului hepatitei D.
În plus, sângele trebuie testat pentru antigene și anticorpi ai virusului hepatitei B.
perioadă incubație
Perioada de incubație este perioada dintre infecția cu virusul și prima apariție a simptomelor clinice. Perioada de incubație pentru hepatita D poate varia între 4-12 săptămâni, adică până la 4 luni. Dacă este vorba de o superinfecție - o infecție cu hepatita D cu hepatită B existentă - timpul de debut al bolii este de obicei mai scurt decât cu o infecție simultană.
Curs și terapie
Pentru cursul hepatitei D, este important dacă pacientul a fost infectat cu virusul hepatitei B și virusul hepatitei D în același timp (infecție simultană) sau mai întâi cu VHB și mai târziu cu HDV (superinfecție).
Superinfecția este mult mai frecventă și are un prognostic mult mai rău. Asa numitul "al doilea hit„O a doua boală severă a ficatului la rând adesea dăunează atât de grav ficatului încât duce la hepatită cronică. Aici inflamația hepatică acută nu se vindecă nici după 6 luni și duce adesea la ciroza hepatică (remodelarea țesutului conjunctiv a țesutului hepatic funcțional) sau la un carcinom hepatocelular (HCC, adică cancer la ficat) cu acesta.
90% din toate suprainfecțiile duc la manifestarea chonică. Hepatita cronică HBV / HDV este de 3 ori mai mare să provoace moartea decât hepatita cronică HBV singură.
O infecție simultană cu VHB și HDV duce la hepatită acută severă, dar 95% din toate hepatitele acute cauzate de HDV se vindecă complet.
În prezent, nu există terapie eficientă împotriva HDV. Terapiile cu alfa interferon nu au succes decât în cele mai rare cazuri și duc la o reducere a numărului de virus, care, totuși, de obicei crește din nou după încheierea terapiei. Dacă infecția cu hepatită B este demnă și de terapie, aceasta se poate face cu așa-numitele analoge nucleozidice, care, totuși, sunt ineficiente împotriva HDV.
Medicamentele care afectează ficatul pot fi administrate pentru a trata simptomele tipice de hepatită, cum ar fi greață, dureri abdominale superioare, vărsături și diaree. În plus, pacientul trebuie să țină un repaus strict la pat și să evite alcoolul și alte substanțe dăunătoare ficatului.
Ultima opțiune în cazul leziunilor hepatice severe este transplantul unui organ sănătos.
vaccinare
Nu este posibilă o vaccinare directă împotriva hepatitei D. Cu toate acestea, există o vaccinare împotriva hepatitei B, care protejează și împotriva virusului hepatitei D, deoarece se poate multiplica doar în prezența virusului hepatitei B. Se recomandă vaccinarea împotriva hepatitei B Vaccinarea se efectuează în general în a 2-a, a 4-a și a 12-a lună de viață.
Dacă vaccinarea nu a fost administrată la început, trebuie să fie administrate și 3 vaccinări în viața ulterioară.
De regulă, vaccinarea rapel nu mai este necesară. Booster este recomandat numai dacă există un risc ridicat de infecție. Acesta este cazul dacă, de exemplu, partenerul este infectat cu hepatită B, dacă intrați în contact frecvent cu persoane infectate cu hepatită B (de exemplu la un spital) sau dacă există un deficit imunitar. În aceste cazuri, trebuie reîmprospătat la fiecare 10 ani.


.jpg)









.jpg)